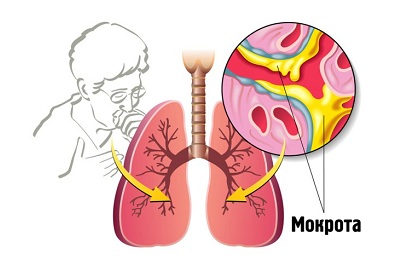
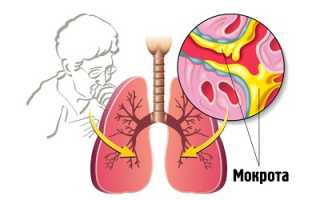
Общий анализ мокроты является методом, способствующим уточнению диагноза при заболеваниях дыхательной системы. Мокрота представляет собой патологическое отделяемое, которое вырабатывается при различных заболеваниях дыхательной системы. При этом выработка значительного количества секрета говорит о достаточно серьезных заболеваниях в данной области.
При этом очень важным показателем является то, какой цвет у мокроты и есть ли в ней патологические примеси. При обычных ОРВИ и некоторых других, относительно неопасных заболеваниях дыхательной системы у человека обычно выделяется светлая мокрота без каких бы то ни было примесей.
Основной задачей мокроты является постепенное выведение из дыхательной системы микроорганизмов, вызвавших развитие заболевания, продуктов их жизнедеятельности, а также других патологических элементов.
Основные показания и подготовка
Существует достаточно большое количество патологических состояний, а также болезней, при которых может назначаться исследование мокроты. Основными среди них являются следующие:
- туберкулез,
- пневмония,
- острый бронхит, в особенности обструктивный,
- хроническая обструктивная болезнь легких,
- эмфизема легких,
- абсцесс легкого,
- бронхоэктатическая болезнь,
- силикоз,
- онкологические заболевания легких и пищевода,
- гангрена легкого,
- бронхиальная астма,
- коклюш,
- синдром Гудпасчера.
При необходимости врачом может назначаться исследование мокроты и при других заболеваниях. Таблица патологических состояний, при которых вырабатывается излишнее количество данного секрета, огромна. При этом в большинстве случаев (кроме туберкулеза и некоторых других патологий) данный анализ является дополнительным.
Лучше, если непосредственный ее забор будет производиться в специально оборудованном для этого помещении. При этом для нормального контроля со стороны специалиста такую комнату оборудуют стеклянной перегородкой, за которой и располагается пациент.
Доктор наблюдает, как пациент отхаркивает мокроту и дает рекомендации. При невозможности или нежелании пациента ехать в лечебное учреждение, он может отплюнуть ее в специальный контейнер прямо дома. Затем ее доставляют в специализированную лабораторию для исследования.
О том, как правильно собрать мокроту, пациенту должен рассказать врач, направляющий его на данное исследование. Очень важно в точности соблюдать абсолютно все его рекомендации, иначе результат окажется недостоверным. Прежде всего, пациенту следует правильно подготовиться к самому исследованию.
Для более правильного сбора мокроты на общий анализ необходимо соблюдать правила:
- Собирать мокроту следует в утренние часы.
- Перед этим необходимо хорошо почистить зубы и прополоскать ротовую полость.
- Затем необходимо 3 раза глубоко вдохнуть и выдохнуть.
- Отплюнуть мокроту нужно в специальный стерильный контейнер, предоставленный специалистом, при этом стараясь, чтобы туда не попала слюна.
Если пациент не будет знать, как ему правильно собрать мокроту на анализ, то там окажется большое количество слюны. Такое исследование, в конечном итоге, окажется неинформативным.
Для улучшения отхождения мокроты можно перед исследованием выпить чашку горячей воды или же выполнить ингаляцию с содой и солью. Соблюдая эти нехитрые правила сбора мокроты, пациент значительно увеличит вероятность того, что ему не придется проходить данное обследование повторно.
Врачи подчеркивают важность правильной подготовки и проведения анализа мокроты для получения достоверных результатов. Специалисты отмечают, что сбор образца следует осуществлять утром, после пробуждения, чтобы избежать загрязнения. Перед процедурой рекомендуется прополоскать рот водой, что помогает минимизировать влияние бактерий из полости рта. Врачи также акцентируют внимание на том, что образец должен быть свежим и доставлен в лабораторию как можно скорее. Кроме того, важно учитывать, что наличие определенных заболеваний, таких как бронхит или пневмония, может повлиять на состав мокроты, что требует внимательного анализа. Правильное выполнение этих рекомендаций способствует более точной диагностике и эффективному лечению заболеваний дыхательной системы.

Этапы лабораторного исследования
После сбора мокроты на анализ осуществляется комплексное ее исследование. Оно необходимо для того, чтобы в точности выявить имеющееся у человека заболевание.
Основными этапами являются следующие:
- Клинический анализ.
- Микроскопический анализ.
- Бактериологический анализ.
Благодаря такому комплексному подходу к данному исследованию, удается выявить достаточно широкий спектр самых различных патологий.
Клиническое исследование анализа мокроты подразумевает оценку следующих ее параметров:
- общее количество,
- цвет,
- запах,
- наличие патологических примесей.
Клинический анализ мокроты позволяет получить определенные данные о характере течения заболевания в самые короткие сроки. Специалист может сразу определить, насколько большое количество биологического материала было доставлено, какую он имеет расцветку и запах, а также нет ли в нем примесей.
Микроскопический анализ подразумевает под собой изучение мокроты под многократным увеличением. Это позволяет выявить эозинофилы в мокроте, лейкоциты, кристаллы Шарко и другие элементы. Наличие подобных патологических частиц в данном биологическом материале может свидетельствовать о развитии достаточно серьезных заболеваний.
Что касается бактериологического анализа, то он необходим для определения наличия различных патогенных микроорганизмов в образце мокроты, а также установления конкретной их разновидности. Данный метод исследования применяют, когда обнаруживают лейкоциты в мокроте в большом количестве.
В целях осуществления исследования на данном этапе используют бакпосев на питательные среды. Через некоторое время вырастает колония микроорганизмов. В таком виде установить конкретного возбудителя намного проще.
Помимо этого, бакпосев мокроты позволяет уточнить, к каким именно противомикробным средствам чувствителен тот или иной возбудитель. Это помогает назначить рациональный курс лечения. В настоящее время посев мокроты чаще всего проводится при подозрениях на туберкулез легких.
https://youtube.com/watch?v=yEIJvr7nKUc%3Ffeature%3Doembed
Анализ мокроты — важный диагностический инструмент, который помогает врачам выявить заболевания дыхательных путей. Многие пациенты отмечают, что процесс сбора образца может вызывать некоторые неудобства, однако его значимость трудно переоценить. Люди часто делятся своими впечатлениями о том, как важно правильно подготовиться к анализу: необходимо избегать приема антибиотиков и других препаратов, которые могут исказить результаты.
Некоторые отмечают, что опытные медицинские работники помогают им чувствовать себя комфортно во время процедуры. Важно также понимать, что анализ мокроты может выявить не только инфекции, но и более серьезные заболевания, такие как туберкулез или рак легких. Поэтому многие подчеркивают, что не стоит пренебрегать этой процедурой, даже если она кажется неприятной. В конечном итоге, результаты анализа могут стать ключом к правильному диагнозу и эффективному лечению.
Расшифровка полученных данных
Если пациент был правильно осведомлен о том, как сдавать анализ данного типа, то специалист получит достаточное количество полезной информации.
Абсолютная норма при таком исследовании подразумевает определение следующих параметров:
- Отсутствие гноя и прочих патологических примесей, а также частиц.
- Прозрачная, однородная субстанция, представляющая собой слизь.
- Нет зловонного запаха.
Если исследование мокроты позволило определить наличие достаточно большого количества эозинофилов, чье число превышает 50% от всех имеющихся в образце лейкоцитов, то чаще всего речь идет о таких заболеваниях, как:
- бронхиальная астма,
- аллергический инфильтрат,
- глистная инвазия легких.
В тех случаях, когда собранный материал содержит более 25 нейтрофилов, то, скорее всего, у пациента развилось инфекционное заболевание легких или бронхов.
Достаточно часто такая картина наблюдается при:
- пневмониях,
- острых и хронических бронхитах,
- туберкулезе.
В данном случае обязательно проводится последующий посев мокроты для определения конкретной микрофлоры и ее чувствительности к тем или иным антибактериальным препаратам. При этом бакпосев мокроты не предоставит нужную информацию срочно. Потребуется некоторое время для того, чтобы образовались колонии патогенных микроорганизмов.
При выявлении более 25 клеток плоского эпителия в исследуемом материале, можно говорить о том, что сбор мокроты осуществлялся с нарушениями. Помимо этого, в подобном анализе, скорее всего, будет присутствовать достаточно большое количество слюны.
Если при расшифровке анализа мокроты обнаруживаются скопления эластических волокон, то это может свидетельствовать о начале процесса распада легочной ткани. Подобное наблюдается при распространенном туберкулезе или же абсцедирующей пневмонии.
Спирали Куршмана образуются при различных вариантах бронхоспастического синдрома. Наиболее часто данные элементы определяются при бронхиальной астме. Спирали Куршмана представляют собой слепки наиболее мелких бронхов. Определяются такие частицы чаще в достаточно густой мокроте. Спирали Куршмана являются одним из важных диагностических признаков наличия у пациента бронхиальной астмы.
Кристаллы Шарко-Лейдена также являются доказательством того, что у пациента имеется бронхиальная астма. Данные частицы представляют собой достаточно вытянутые тонкие образования, похожие на кристаллы. Они состоят из ферментов, которые выделяются эозинофилами.
Кристаллы Шарко-Лейдена имеют блестящую, гладкую, практически бесцветную поверхность. При этом, даже если анализ не сумел показать наличие подобных частиц, то это абсолютно не значит, что у человека нет бронхиальной астмы. Клетки Лейдена могут отсутствовать в свежей мокроте.
Для анализа в данном случае важно, чтобы прошло 24-30 ч. Спустя это время данные частицы уже должны образоваться из распадающихся эозинофилов. При этом сбор мокроты лучше осуществлять в межприступный период.
Сдать мокроту на анализ может практически каждый. Причем, если знать, как правильно сдать анализ мокроты, он окажется наиболее информативным при многих заболеваниях. Нет никаких противопоказаний к проведению данного исследования.
Единственным ограничением является физическая неспособность человека откашлять мокроту. Речь идет о детях и пациентах с резко выраженной слабостью, граничащей с неподвижностью. Кроме этого, ее зачастую не могут сдать пациенты, перенесшие инсульт и имеющие глотательные нарушения.
https://youtube.com/watch?v=933X_E9oi-s%3Ffeature%3Doembed
Вопрос-ответ
Как проводится анализ мокроты?
Мокрота собирается в стерильную емкость с завинчивающейся крышкой. Для выполнения бактериологического исследования мокроты (посев на флору и чувствительность к антибиотикам)-мокрота собирается утром однократно в стерильную емкость с завинчивающейся крышкой. Важно получить именно мокроту, а не слюну или носовую слизь!
Что нельзя делать перед анализом мокроты?
Перед сбором нельзя чистить зубы с пастой. За 4 часа воздержитесь от использования жвачки или пастилок для горла. Нежелательно курение в день исследования. За 5 часов до процедуры врачи не рекомендуют применять препараты для орошения горло.
Зачем сдавать мокроту 3 раза?
Подозрение на туберкулез – серьезный диагноз, поэтому патогенную слизь собирают только под присмотром врача. Данный процесс может происходить в стационарных или амбулаторных условиях. Сдавать мокроту при подозрении на туберкулез приходится 3 раза.
Какая мокрота нормальная?
Мокрота белого, сероватого цвета Нередко серая мокрота выделяется у курильщиков. Белая или прозрачная, немного пенистая мокрота является признаком респираторной вирусной инфекции. Подведем итоги: в норме цвет у мокроты или отсутствует: она бесцветная и прозрачная, или она белого цвета.
Советы
СОВЕТ №1
Перед проведением анализа мокроты убедитесь, что вы правильно подготовились к процедуре. Это включает в себя отказ от приема антибиотиков и других лекарств, которые могут повлиять на результаты, за 24-48 часов до сбора образца.
СОВЕТ №2
Собирайте мокроту в утренние часы, когда она наиболее концентрированная. Убедитесь, что вы используете стерильный контейнер для сбора, чтобы избежать загрязнения образца.
СОВЕТ №3
Перед сбором образца рекомендуется провести полоскание рта водой, чтобы удалить остатки пищи и бактерии, которые могут исказить результаты анализа. Это поможет получить более точные данные о состоянии дыхательных путей.
СОВЕТ №4
После сбора образца как можно быстрее доставьте его в лабораторию для анализа. Чем быстрее будет проведен анализ, тем выше вероятность получения точных результатов.