Внутриутробная пневмония у новорожденных – инфекционная патология, характеризующаяся развитием деструктивных изменений в легочной ткани. Недуг проявляется в первые часы жизни малыша. Эту аномалию диагностируют примерно у 1 % доношенных и 10–17 % недоношенных малышей.
Еще в недалеком прошлом выше представленное заболевание характеризовалось высоким процентом летальности новорожденных. Современные фармацевтические препараты и инновационные методы терапии позволили значительно улучшить показатели выживаемости.
Этиология и механизм развития патологии
Причины внутриутробной пневмонии у новорожденных необходимо искать в состоянии здоровья матери ребенка.
Большинство будущих мам ведут активный образ жизни, не обращают особого внимания на наличие легкой простуды или других патологий, которые не отличаются значимой симптоматикой.
Такое беспечное отношение к состоянию своего здоровья может пагубно отобразиться на ребенке. Медики выделяют ряд факторов эндо- и экзогенного происхождения, которые провоцируют развитие болезни:
- эндометрит, тонзиллит, цистит, хориоамнионит, энтерит, гастрит, колит, цервицит, вагинит, пиелонефрит, вульвовагинит у роженицы,
- инфекционные болезни, которые переносила будущая мать во время всего срока беременности (ОРВИ, герпес, пневмония, бронхит, трахеобронхит),
- снижение резистентности будущей матери,
- асфиксия во время родов,
- употребление цитостатиков и стероидных гормонов в период вынашивания ребенка,
- гипертермия у роженицы,
- частые геморрагии,
- хроническая интоксикация организма,
- аспирационный синдром,
- генетические аномалии легочной ткани,
- преждевременное излитие вод перед родами,
- гипоксия в утробе женщины,
- врожденная аномалия легочной системы.
Этиология внутриутробного воспаления легких часто связана с бактериальной или вирусной инфекцией, которая имеет способность преодолевать трансплацентарный барьер:
- вирус герпеса,
- токсоплазма,
- вирус гриппа,
- хламидия,
- вирус гепатита,
- трепонема,
- аденовирус,
- цитомегаловирус,
- энтеровирусы,
- туберкулезная палочка,
- листерия,
- пневмоцисты,
- вирус парагриппа,
- вирус ветряной оспы и кори,
- стрептококк,
- кишечная палочка,
- стафилококк,
- пневмококк,
- клебсиелла,
- уреаплазма,
- вирус краснухи.
Большинство ученых уверены, что основной причиной развития патологии является стрептококк группы В. Однако, чаще всего врачам-неонатологам приходится диагностировать смешанные (бактериально-вирусные) формы воспаления легких.
Прогноз при такой аномалии зависит от множества факторов. При своевременной диагностике проблем с лечением заболевания не возникает. При тяжелом течении болезни бывают серьезные последствия вплоть до смертельного исхода.
Врачи отмечают, что внутриутробное воспаление легких, или внутриутробная пневмония, может быть вызвано различными факторами, включая инфекции, передающиеся от матери, такие как вирусы, бактерии и грибки. Наиболее распространенными возбудителями являются Streptococcus agalactiae и E. coli. Клинические проявления могут варьироваться от легкой дыхательной недостаточности до тяжелых форм, сопровождающихся гипоксией и необходимостью в интенсивной терапии. Важно, чтобы врачи проводили раннюю диагностику, так как своевременное вмешательство существенно повышает шансы на успешное лечение. Терапия включает применение антибиотиков, поддерживающую терапию и, в некоторых случаях, кислородотерапию. Специалисты подчеркивают важность мультидисциплинарного подхода, который включает педиатров, инфекционистов и акушеров для достижения наилучших результатов в лечении новорожденных с данной патологией.

Патогенез
Очаговая форма эмбрионального воспаления легких у детей развивается вследствие аэрогенного инфицирования, а интерстициальная – трансплацентарного.
Бронхогенному инфицированию легких способствуют следующие факторы:
- слабый клеточный и гуморальный иммунитет,
- нарушенный механизм кашлевого рефлекса,
- неполное прикрытие надгортанным хрящом входа в гортань.
Анализ статистических данных показал, что внутриутробная пневмония приблизительно в 30-40 % случаев возникает вследствие проникновения в организм ребенка условно-патогенной микрофлоры: кишечной палочки, пневмококков, стрептококков и стафилококков.
Инфицирование, как правило, происходит вследствие заблаговременного разрыва плацентарных оболочек при осложненной беременности.
Трансплацентарный путь передачи возбудителя наблюдается при вирусных заболеваниях матери. Научно доказано, что вирус легко преодолевает трансплацентарный барьер и может инфицировать плод.
В развитии вышеуказанной патологии огромное значение имеют внутричерепные геморрагии, которые провоцируют появление ряда клинических признаков:
- гиперкапния,
- цианоз,
- ацидоз,
- апноэ,
- асфиксия,
- гипоксемии.
При микроскопии головного мозга детей, умерших от воспаления легких и внутричерепных геморрагий, выявляются значительные модификации в мягких оболочках, сером веществе и капиллярах головного и спинного мозга. Все это может указывать на то, что в патогенезе пневмонии при родовых травмах немаловажным этиологическим фактором являются нервно-трофическая дисфункция и гипоксия, которая развивается вследствие нарушения дыхания.
Диагностика и последствия болезни
Для постановки диагноза специалисты (гинеколог, неонатолог, педиатр) должны установить факторы риска развития патологии. Для этого они анализируют эпизоотическую ситуацию в регионе, анамнестические данные матери, наблюдают за состоянием ребенка, изучают рентгенограммы.
В процессе проведения медицинского осмотра врачи выявляют укорочение перкуторного звука в каудальных, каудально-латеральных отделах легких. С помощью аускультации обнаруживаются мелкозернистые хрипы и крепитация. Рентгенографию назначают в качестве дополнительного метода диагностики внутриутробной пневмонии.
При лабораторном анализе периферической крови выявляют лейкопению (до 4 Г/л) или же наоборот лейкоцитоз (свыше 10-12 Г/л). Концентрация нейтрофилов резко возрастает, повышается их индекс (больше 0,3), наблюдается тромбоцитопения.
Биохимический анализ крови и исследование кислотно-основного состояния также помогают в постановке диагноза. При эмбриональном воспалении легких обнаруживается ацидоз и гипоксия.
Активность печеночных аминтрасфераз (аспартат- и аланинаминотрансфераза) умеренно повышена. В плазме крови также наблюдается увеличенное содержание азотосодержащих соединений (мочевины, мочевой кислоты, креатинина, индикана).
Бактериологический анализ крови и ликвора подтверждает стрептококковую этиологию возникновения болезни. При серологическом исследовании биологических жидкостей пациента выявляют наличие специфических антител, которые образуются в ответ на инфицирование организма стрептококками.
Эмбриональную пневмонию необходимо отличать от ряда патологий:
- пневмоторакса,
- тимомы,
- мекониальной аспирации,
- врожденной дисфункции легких.
Не всегда лечение врожденной пневмонии дает 100 % терапевтический эффект. Последствия инфекции могут проявляться по-разному. К наиболее распространенным последствиям пневмонии медики относят:
- нарушения водно-солевого метаболизма,
- дисфункция дыхательной системы,
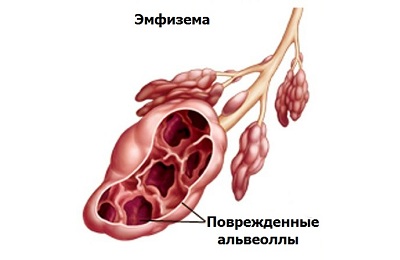
- эмфизема легких,
- проблемы со слухом и зрением,
- нарушение работы сердечнососудистой системы,
- плеврит,
- абсцессы,
- ателектазы (спайки) в тканях легких,
- гипотрофия недоношенных малышей,
- задержка диуреза.
https://youtube.com/watch?v=pNyvbAf55Uc%3Ffeature%3Doembed
Внутриутробное воспаление легких, или пневмония, является серьезным состоянием, которое может возникнуть у новорожденных. Врачи и исследователи подчеркивают важность ранней диагностики и своевременного лечения, так как это заболевание может привести к серьезным осложнениям. Этиология воспаления часто связана с инфекциями, передающимися от матери, такими как стрептококки или хламидии. Клинические проявления могут варьироваться от легкой дыхательной недостаточности до тяжелых форм с необходимостью искусственной вентиляции легких. Методы терапии включают антибиотикотерапию, поддерживающую терапию и, в некоторых случаях, кислородотерапию. Родители должны быть внимательны к симптомам и незамедлительно обращаться за медицинской помощью, чтобы минимизировать риски для здоровья ребенка.
Клиника
У младенцев, буквально с первых часов их жизни медики диагностируют одышку, апноэ приступообразного характера, пенистые выделения из ротовой полости, цианоз видимых слизистых оболочек, сепсис. Также отмечается нарастающая вялость, анемия кожных покровов с синюшным оттенком, тахикардию, отечность верхних и нижних конечностей, увеличение размеров селезенки и печени.
Пневмония также сопровождается следующими симптомами:
- снижение аппетита,
- апатия,
- рвота,
- редкие шевеления конечностями,
- метеоризм кишечника,
- дисфункция ЦНС,
- слабые рефлексы,
- диспепсия.
У недоношенных малышей доминируют признаки угнетения ЦНС, нарастающей дыхательной недостаточности.
Внутриутробное воспаление легких уреаплазменной этиологии, как правило, диагностируется у детей, рожденных от инфицированных матерей. Единственный типичный признак патологии – сухой непродуктивный кашель. Какие-нибудь характерные рентгенологические маркеры отсутствуют.
Врожденная пневмония новорожденных, развивающаяся на фоне листериозной инфекции, не имеет рентгенологических и клинических маркеров.
Признаки эмбриональной пневмонии, вызванной стрептококковой инфекцией проявляются в первые сутки постэмбрионального развития малыша. В этот период врачи диагностируют постоянно усиливающуюся одышку и нарушение ритма дыхания. На рентгенографических снимках фиксируют инфильтративные тени по ходу бронхиальных разветвлений.
Клинические признаки хламидийного поражения легких у новорожденных чаще всего диагностируют на 3-6 неделю жизни малыша.
Приблизительно в половине случаев ему предшествует воспаление конъюнктивы. Этот тип пневмонии сопровождается сухим непродуктивным кашлем и бронхообструктивным синдромом.
Пневмония, спровоцированная грамотрицательной микрофлорой, протекает тяжело, могут возникнуть следующие осложнения:
- легочная гипертензия,
- гипертермия,
- нарушение циркуляции кровотока,
- апноэ,
- респираторный дистресс-синдром.
- интоксикационный шок.
Патология характеризуется высоким процентом летальности, молниеносным течением и быстрым прогрессированием.
К прогностически неблагоприятным признакам относится изменение топографических границ сердца, появление систолических шумов, приступов асфиксии, цианоза, симптомов нарушения периферической циркуляции крови. Довольно часто у пациентов обнаруживается увеличение селезенки и печени.
Особенности терапии у новорожденных
Лечение вышеуказанной патологии должно быть комплексным. Терапевтическая схема индивидуальна для каждого пациента. Лечебные манипуляции направлены на устранение обструкции бронхов и восстановление их функций.
При подозрении на развитие патологии у ребенка его изолируют от матери и переводят в неонатальное отделение. Недоношенных малышей помещают в мальцеровский бокс (кувез, мединкубатор).
Выбор способа кормления зависит от многих факторов (степени зрелости организма ребенка, тяжести и этиологии заболевания, выраженности рефлексов). Лучше всего малыша кормить материнским молоком. При не совсем корректной терапии пневмония может перейти в хроническую форму.
Противомикробные средства – основа лечения врожденной пневмонии. Своевременно начатая антибиотикотерапия и грамотный подбор антибактериальных медикаментов – ключевые условия успешного и быстрого излечения малыша.
В практических условиях антибактериальные лекарства назначают без наличия каких-либо сведений о возбудителе заболевания и его чувствительности к антибактериальным средствам.
Делать это категорически запрещено. Прежде всего необходимо определить чувствительность микроорганизмов к воздействию того или иного антибиотика. Чаще всего этиология воспаления легких связана с условно-патогенной микрофлорой, стрептококками группы В и пневмококками, поэтому при лечении пневмонии медики используют комплексные антибиотики, которые эффективно воздействуют на грамотрицательную и на грамположительную микрофлору.
В практических условиях наиболее доступны антибиотики пенициллинового ряда (Карбенициллин, Ампициллин, Оксациллин, Ампиокс, Ванкомицин). Они эффективны в отношении различных грамотрицательных и некоторых грамположительных микробов. Неплохие результаты получают при комбинированном использовании антибиотиков с аминогликозидами (Нетилмицин, Амикацин, Гентамицин).
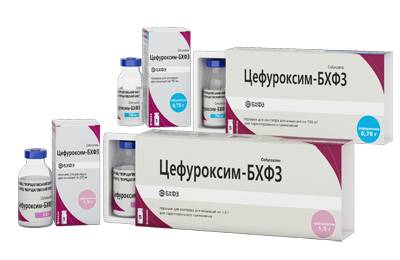
Если в течение 2-х суток от начала лечения антибиотиками пенициллинового ряда и аминогликозидами терапевтический эффект отсутствует, тогда назначают цефалоспорины III-ІV поколения (Цефтазидим, Цефоперазон, Клафоран, Цефтриаксон, Цефамандол, Цефалоспорин, Цефотоксим).
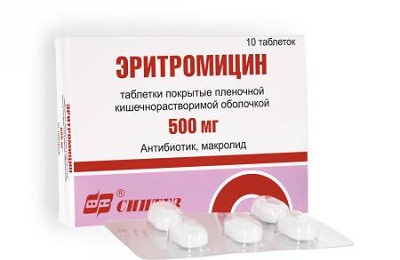
Представленные медикаменты не токсичны, обладают широким противомикробным спектром действия, в ургентных ситуациях их можно вводить внутривенно. Хламидии, микоплазмы и уреаплазмы малочувствительны к аминогликозидам и Ампициллину. В подобных ситуациях лучше всего назначать макролиды внутривенно (Эритромицин) или внутрь (Джозамицин, Азитромицин, Кларитромицин, Спирамицин, Рокситромицин).
Инфузионная терапия занимает центральное место в лечении пневмоний. В процессе ее проведения врачи должны быть особо осторожны, так как они должны знать массу тела ребенка, его возраст, артериальное давление, показатели диуреза, а также наличие метаболических нарушений.
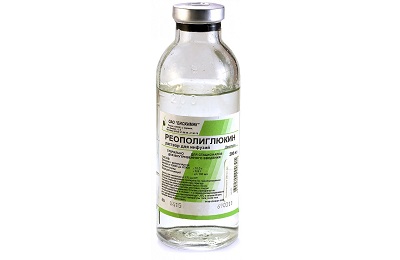
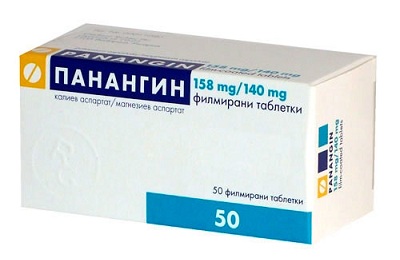
В качестве инфузионных препаратов используют 10 % раствор глюкозы, плазму, Реополиглюкин, Аминоплазмаль, Аминорозток, Инфезол, Липофундин, Гепасол. Параллельно с перечисленными средствами внутривенно вводят аскорбиновую кислоту, кокарбоксилазу, 2,4 % раствор эуфиллина, антибиотики (Клафоран, Цефуроксим). При наличии отечных процессов в головном мозге назначают Лазикс и Маннитол. Для восстановления работы кишечника назначают Панангин, а также препараты кальция и калия.
Полноценная терапия может занять до одного месяца, за ней должен следовать продолжительный реабилитационный период с применением методов физиотерапии. Повышение иммунной резистентности и предотвращение заболеваний у беременных женщин – это основа профилактики развития эмбриональной пневмонии.
https://youtube.com/watch?v=izJqqFwa2Z8%3Ffeature%3Doembed
Вопрос-ответ
Откуда берется внутриутробная пневмония?
Причины внутриутробной пневмонии Вирусная внутриутробная пневмония развивается, как правило, при участии вирусов TORCH-группы, вирусов гриппа и др. Грибковая этиология связана с грибами рода Candida. Особую роль играют ИППП, которые также могут быть причиной заболевания.
Какие симптомы воспаления легких?
Боль в боку, особенно при глубоком дыхании, одышка, сухой кашель или кашель с мокротой, повышенная утомляемость, вялость, головная боль, повышенная температура (вплоть до 39-40°) или температура ниже нормальной (особенно у пожилых), тошнота, рвота.
Какой наиболее информативный метод диагностики пневмонии?
В диагностике пневмоний большую значимость имеет компьютерная томография грудной клетки, позволяющая уточнить локализацию процесса в легких, его объем, динамику развития изменений, дифференцировать разные типы пневмоний (бактериальную, вирусную, связанную с простейшими или грибковой инфекцией).
Как определить этиологию пневмонии?
Кашель любого характера: сухой, влажный, с мокротой, гнойным отделяемым, кровью. Температура — у больного может быть и жар (39-40 градусов), и слегка повышенная температура тела. Боль и дискомфорт в груди. Одышка и хрипы в груди, которые можно услышать при прослушивании легкого. Ещё
Советы
СОВЕТ №1
Обратите внимание на ранние симптомы внутриутробного воспаления легких, такие как одышка, цианоз и учащенное дыхание у новорожденного. Чем раньше будет поставлен диагноз, тем эффективнее будет лечение.
СОВЕТ №2
Регулярно проходите ультразвуковое исследование во время беременности, чтобы контролировать состояние плода и выявлять возможные осложнения на ранних стадиях.
СОВЕТ №3
Обсудите с врачом возможность профилактических мер, таких как вакцинация и правильное питание во время беременности, чтобы снизить риск инфекций, которые могут привести к воспалению легких у плода.